服薬指導に役立つ皮膚外用剤の基礎知識 No.3:基本・使用方法・服薬指導
今回はステロイド外用剤の基礎知識とともに、患者さんへ薬剤に関する正しい情報・使い方を説明することで服薬アドヒアランスの向上を目指した服薬指導を考えます。
ステロイド外用剤の基本
ステロイド外用剤の化学構造と薬理活性
ステロイド外用剤として日本では1953年にヒドロコルチゾン酢酸エステル外用剤が最初に承認され、以後多くの薬剤が開発され承認を受けて販売されてきました。
コルチゾンやヒドロコルチゾンがウシの副腎から発見、単離され、外用ではC11位に水酸基があることが抗炎症効果を示すことが明らかになりました。その後、生理活性を高めることを目的として開発が進められ、エステル化、アセトニド化、脱水酸基化、メチル基や水酸基およびハロゲンの導入など化学構造の改変により作用が増強されました。最も強いランクに分類されるクロベタゾールプロピオン酸エステルは日本では1979年に発売されました。これにより現在の5段階の強さ(ランク)のステロイド外用剤が揃いました。
外用では皮膚への親和性を考慮して脂肪酸エステルなどを使用しています。エステル化はC17位やC21位に行われ、両方をエステル化するジエステルの構造を持つステロイドもあります。また、C6位、C9位のハロゲン化により抗炎症作用が増強されました(図1)。
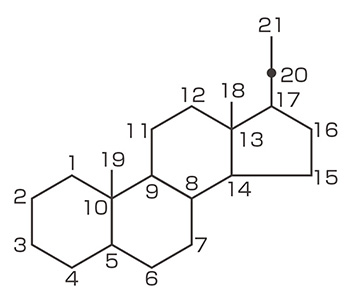

1980年代には作用と副作用の乖離を目的とし、適用された局所においてのみ薬理活性を示し、適用部位から血液中に入ると代謝されて不活性化される「アンテドラッグ」という概念が提唱されました。日本ではこのアンテドラッグとしてプレドニゾロン吉草酸エステル酢酸エステル、酪酸プロピオン酸ヒドロコルチゾンやジフルプレドナートなどが続いて開発されました。これらのステロイドは体内のエステラーゼでエステルが加水分解されることにより、作用が減弱し、全身性副作用が軽減すると考えられています。
その後、アンテドラッグではありませんが、1993年にはベタメタゾン酪酸エステルプロピオン酸エステルが発売されました。
このようにステロイド外用剤は長年にわたって効果の増強と副作用の軽減が検討されてきました。
最近では用法による副作用軽減も検討され、短時間接触療法(ショートコンタクトセラピー、後述)を用法とした、クロベタゾールプロピオン酸エステルを含有するシャンプー様外用液剤が発売されました。ステロイド外用剤による皮膚萎縮などの局所性副作用に注意が必要な部位に対して、短時間接触療法が有用であることが示されています。
部位別の経皮吸収率
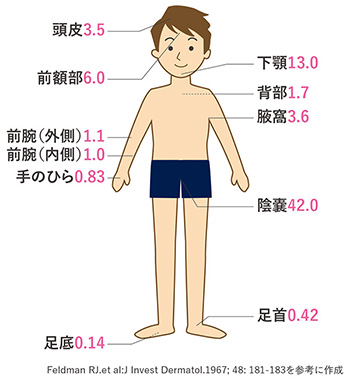
ステロイド外用剤の経皮吸収について、ヒドロコルチゾンの各部位へ塗布後の尿中排泄量からその比率を求めた報告があります(図2)。
前腕内側での経皮吸収を1とした場合、陰嚢で42倍、下顎で13倍、前額部で6倍、腋窩・頭皮は約4倍、足底では約1/7となっています1)。このように、角層の厚さなどに影響され、経皮吸収率が異なるため、塗布部位や年齢に応じて使用するステロイド外用剤のランクを考慮すべきであり、処方鑑査においても注意が必要です。
この他にステロイド外用剤の経皮吸収では、主薬だけでなく、基剤、剤形、皮膚の状態に大きく影響を受けることから、これらを考慮したうえでステロイド外用剤を選択し、十分な経過観察を行うことが大切です。
(前腕内側での経皮吸収を1とした場合)
ステロイド外用剤の使用方法
ステロイド外用剤は患者さんの年齢、疾患や皮疹の種類・程度、皮疹の部位・範囲に応じて適切なランクや剤形が選択されます。
ステロイド外用剤は様々な疾患に使用されますが、その代表的な疾患としてアトピー性皮膚炎があります。アトピー性皮膚炎では日本皮膚科学会と日本アレルギー学会の診療ガイドラインが統合され、アトピー性皮膚炎の診療に関わるすべての医師、医療従事者を対象に「アトピー性皮膚炎診療ガイドライン2018」2) (以下、ガイドライン)が作成されました。
ガイドラインには、ステロイド外用剤のランク、塗布回数、塗布量および副作用など、エビデンスに基づく詳細な記載がありますので、アトピー性皮膚炎の患者さんに対するステロイド外用剤の服薬指導においては必読です。
アトピー性皮膚炎の治療では、皮疹の重症度に応じてランクを変更するため、その強さ(ランク)を把握し、さらに病変の性状、部位により剤形を使い分け、炎症を十分に抑制するように使用します。処方鑑査では、患者さんに病変の状態、部位および広さなどの確認が不可欠です。また、服薬アドヒアランスを上げるために、患者さんへの十分な説明、指導を行うことが大切です。
塗布方法
ガイドライン2)によると、ステロイド外用剤は必要十分な量を使用することが重要とされています。皮膚がしっとりする程度の使用が必要であり、一つの目安として、第2指の先端から第1関節部まで口径5mmのチューブから押し出された量(1FTU:約0.5g)が英国成人の手のひらで2枚分、すなわち成人の体表面積のおよそ2%に対する適量であることが示されています。
一方で、乾癬患者1例の体表の50%に0.1%3H-標識ベタメタゾン吉草酸エステル軟膏(ベタメタゾン換算量20mg)を密封療法で1日塗布後の7日間の尿中回収率は塗布量の2.0%との報告があります3)。臨床では多めに塗布しないと十分な効果が得られないことを良く経験しますが、このように尿中回収率から推定されるステロイド外用剤の吸収は限られているとの報告もあり、十分な経過観察が必要です。
塗布回数はアトピー性皮膚炎の急性増悪の場合、1日2回(朝、夕:入浴後)が原則とされています2)。炎症が落ち着いてきたら1日1回に塗布回数を減らし、寛解導入を目指します。1日2回と1回塗布の効果の差の有無についてはさらなるエビデンスの集積が必要ですが、1日2回と1回の塗布で効果に差がないとするランダム化比較試験やシステマティックレビューも複数あります4)5)。一般的には1日1回塗布でも十分な効果があると考えられ、塗布回数が少なければ、服薬アドヒアランスが向上することも期待できるため、急性増悪した皮疹には1日2回塗布し早く軽快させ、軽快したら寛解を目指して1日1回塗布するのが望ましいでしょう。
副作用
全身性副作用
ステロイド外用剤による全身性副作用は通常の使用量であれば、比較的軽度で、多くの場合、中止後速やかに回復することから問題は少ないと考えられます。0.05%クロベタゾールプロピオン酸エステル軟膏を1日10g単純塗布した場合の副腎皮質機能抑制は、ベタメタゾン錠を1日0.5mg内服した場合に相当するに過ぎないことが報告されています6)。
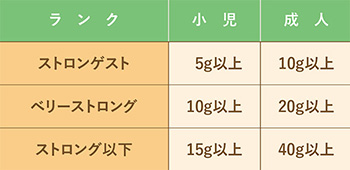
ステロイド外用剤による副腎皮質抑制が起きる可能性のある1日量は表に示す通りです。ランクによって量は異なります。
局所性副作用
皮膚萎縮、毛細血管拡張、ステロイドざ瘡、ステロイド潮紅、多毛、細菌・真菌・ウイルス性皮膚感染症の悪化などが時に生じますが、中止あるいは適切な処置により軽快します2)。
剤形
ステロイド外用剤には多くの剤形が揃っています。軟膏、クリーム、ローション、テープ剤などの剤形の選択は、病変の性状、部位などを考慮して選択されます。それぞれの剤形の特徴を理解することが大切です。
乾燥を基盤とするアトピー性皮膚炎の治療においては、被覆性の高い軟膏を選択するのが基本ですが、服薬アドヒアランスを上げるため、夏場などには使用感を優先し、クリームを選択することもあります。頭部の皮疹には一般的にはローションを使用し、赤く盛り上がった痒疹や肥厚している苔癬化皮疹にはテープ剤の使用も考慮されます。
ショートコンタクトセラピー
(Short contact therapy)
外用剤の患部への接触時間を短時間にして、副作用を軽減しながら治療効果を発揮する方法をショートコンタクトセラピー(短時間接触療法)といいます。ステロイド外用剤にはシャンプー様外用液剤の剤形があり、頭皮は薬剤の経皮吸収率が比較的高く、ステロイド外用剤による局所性副作用について注意が必要な部位であるため、ショートコンタクトセラピーを用法としています。
シャンプー様外用液剤のため、通常のシャンプーのように泡立てて洗い流すことができ、外用剤による頭部の違和感や不快感を回避することができます。また、シャンプー様外用液剤という剤形からも患者さんの日常生活に服薬を組み込みやすくなり、服薬アドヒアランスの向上が期待されています。

ステロイド外用剤の服薬指導
ステロイド外用剤では副作用を心配して必要十分な量を塗布できていないことがないように、また、症状が少し改善したらすぐに自己中止してしまわないように、塗布回数、タイミング、塗布期間を具体的に説明することが大切です。
プロアクティブ療法
プロアクティブ療法は、再燃をよく繰り返す皮疹に対して、急性期の治療により速やかに炎症を軽減し寛解導入した後に、保湿剤によるスキンケアに加え、ステロイド外用剤などの抗炎症外用剤を定期的に(週2回など)塗布し、寛解状態を維持する治療法をいいます8)。
アトピー性皮膚炎では炎症が軽快して一見正常に見える皮膚も、組織学的には炎症細胞が残存しており、再び炎症を引き起こしやすい状態にあります。この潜在的な炎症をステロイド外用剤などの抗炎症外用剤によるプロアクティブ療法を行うことによって、炎症の再燃を予防できることが多いとされています9)。抗炎症外用剤の連日塗布からプロアクティブ療法への移行は、皮膚炎が十分に改善した状態で行われることが重要で、塗布範囲、連日塗布から間歇塗布への移行時期、終了時期などについては、個々の症例に応じた対応が必要です。
ガイドラインの内容を理解したうえで、医師から具体的な指導を受けていないかを患者さんに確認し、服薬指導に反映させ、服薬フォローを行っていくことも大切です。服薬により効果を実感してもらい、患者さん自身が皮膚の状態を観察しながら適切な使用ができるようになることが望ましいでしょう。
使用に対する不安への対処
インターネットの普及により様々な情報が得られるようになった反面、ステロイド外用剤に関する根拠のない情報も多く、ステロイド外用剤の使用に不安を感じる人も少なくありません。ステロイド忌避に至った経緯やその背景を把握することが大切です。ステロイド外用剤のどのような点に不安や不信感があるのかを共有し、誤った情報の間違っている点やステロイド外用剤に関する正しい情報・知識を説明することが有用です。適切な使用により良好なコントロールが得られれば、ステロイド外用剤の使用量や頻度が減少し、不安が解消され、患者さん本人や保護者の外用療法への自信につながります。
皮膚科医と薬剤師が協力して、患者さんとその保護者を対象に毎週アトピー教室を開催している医療機関もあります10)。疾患、治療方針、外用薬などを中心に説明し、外用薬の塗布の実地も行われています。このような教室が全国に広がり、ステロイド外用剤の正しい理解につながることが期待されます。
- Feldman RJ et al.:J Invest Dermatol,1967;48:181-183
- アトピー性皮膚炎診療ガイドライン作成委員会:日皮会誌,2018;128(12):2431-2502
- Butler J.:Br J Dermatol,1966;78(12):665-668
- Green C et al.:Br J Dermatol,2005;152(1):130-141
- Green C et al.:Health Technol Assess,2004;8(47):1-120
- 島雄周平ら:Therapeutic Research,1988;8(1):222-231
- 阿曽三樹:physicians' therapy manual,1997;8(7):6-7
- アトピー性皮膚炎診療ガイドライン作成委員会:日皮会誌,2018;128(12):2431-2502より一部改変
- Schmitt J et al.:Br J Dermatol,2011;164(2):415-428
- 大谷道輝:日病薬誌,2019;55(2):153-154
- ・大谷道輝:スキルアップのための皮膚外用剤Q&A改訂2版,南山堂,東京,2011
- ・大谷道輝:Visual Dermatol,2017;16(5):483-485
- ・大谷道輝:薬局:2006;57 (増刊号) 1253-1263



